Introduzione
L’edema maculare diabetico (DME) è una malattia che colpisce gli occhi e che può causare la perdita della vista, da moderata a grave. Nel 2010 si è stimato che, nel mondo, ci fossero 285 milioni di persone con patologie della vista, di cui 39 milioni completamente cieche. Si è stimato che, nel 2010, ci fossero 21 milioni di persone affette da DME nel mondo.
Perdere la vista non è solo un grave impedimento nel condurre una vita indipendente ma rappresenta anche un enorme carico sociale ed economico sugli individui, la comunità e i governi.
Il DME si sviluppa da una condizione oculare chiamata retinopatia diabetica, una complicanza del diabete di tipo 1 e di tipo 2. Circa 11% dei pazienti diabetici attualmente ha il DME e la percentuale aumenta con la durata del diabete. Per comprendere il DME dobbiamo prima comprendere il diabete e la retinopatia diabetica.
Diabete

Il diabete di manifesta quando il pancreas smette di produrre livelli adeguati d’insulina, o non è più in grado di utilizzarla correttamente. Ciò risulta in alti livelli di glucosio nel sangue (zucchero nel sangue) che deve essere gestito per prevenire l’insorgere di condizioni più serie come complicanze vascolari, disfunzioni organiche o morte prematura.
Il diabete è una malattia cronica che necessita di trattamento costante. Attualmente non c’è una cura ma esistono diversi trattamenti che si sono dimostrati efficaci nel far conservare al paziente una buona qualità di vita.
L’International Diabetes Federation (IDF) stima che al mondo ci siano 382 milioni di persone affette da diabete.
Diabete: Tipo 1 e 2
Tipo 1
Nel diabete di tipo 1, il pancreas non produce insulina quindi i soggetti in questa condizione devono assumerla tramite un’iniezione o una pompa. Il diabete di tipo 1 può manifestarsi ad ogni età, di norma viene diagnosticato nei bambini e nei giovani adulti. I pazienti con il tipo 1 rappresentano il 5% di tutti i casi di diabete nel mondo ma il 98% di questo gruppo svilupperà qualche forma di retinopatia dopo circa 15 anni.
Tipo 2
Nel diabete di tipo 2, il corpo o non produce abbastanza insulina o non la usa efficacemente, quindi il glucosio si accumula nel sangue invece che essere distribuito nelle cellule. Livelli cronici molto elevati di glucosio nel sangue possono portare a svariate patologie molto gravi come la cecità causata da problemi alla vista legati al diabete. Il 78% dei pazienti con diabete di tipo 2 svilupperanno qualche forma di retinopatia dopo almeno 15 anni.
Complicanze
Il diabete può portare a numerose complicanze come cecità, pressione alta, problemi renali, neuropatia (patologia del sistema nervoso), problemi cardiaci, ictus e amputazione.
La cecità può essere causata da diverse complicanze conosciute complessivamente come “patologia oculare diabetica.”
Principali Aree del Corpo Colpite dal Diabete
Il diabete può colpire quasi ogni area del corpo. L’accumulo di grandi quantità nel sangue può portare a numerose complicanze che colpiscono tutto il corpo, dagli occhi ai piedi. Controllare i livelli di glucosio nel sangue può aiutare a prevenire o a gestire queste complicanze.
Questa immagine evidenzia le parti del corpo più comunemente colpite dal diabete.
Patologie Oculari da Diabete
Le patologie oculari da diabete rappresentano una serie di condizioni che i pazienti affetti da diabete possono sviluppare, come retinopatia diabetica ed edema maculare diabetico. Entrambe le condizioni possono provocare cecità o perdita parziale della vista.
Retinopatia Diabetica
La retinopatia diabetica (DR) è la patologia oculare più comune causata dal diabete, conduce alla cecità e colpisce gli adulti di tutto il mondo. Chiunque affetto da diabete di tipo 1 o 2 è a rischio e dovrebbe sottoporsi a visite oculari specialistiche annuali mirate al DR. L’edema maculare diabetico può manifestarsi in qualunque momento della progressione della retinopatia diabetica.

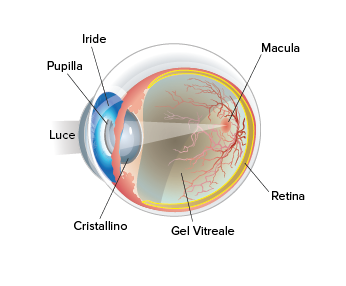
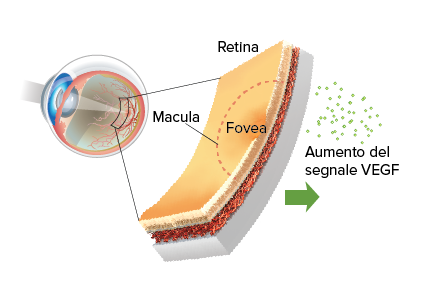
La retinopatia diabetica è un disturbo della retina che si manifesta quando i vasi sanguigni della retina sono danneggiati come complicanza del diabete. La retina è il tessuto nel polo posteriore dell’occhio che riceve ciò che vediamo e invia i segnali al cervello. Una piccola parte della retina, chiamata macula, è determinante per la messa a fuoco di piccoli dettagli.

Prevalenza
La retinopatia diabetica colpisce circa 93 milioni di persone nel mondo – dati del 2010. Le stime nel 2010 hanno dimostrato che un terzo dei pazienti colpiti da diabete mostrava segni di retinopatia diabetica.

Sviluppo della Retinopatia Diabetica
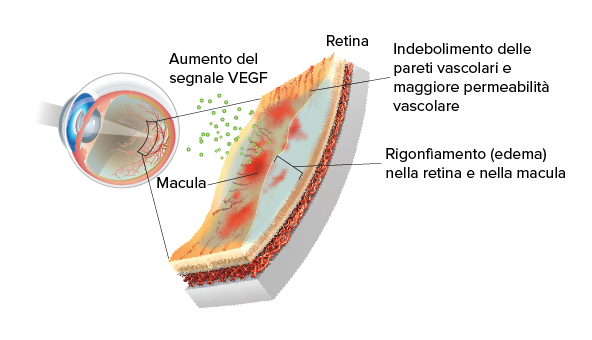
Nei soggetti affetti da diabete, elevati livelli di glucosio nel sangue all’interno della retina possono provocare danno e rigonfiamento dei vasi sanguigni della retina. Ciò può privare la retina dell’ossigeno necessario (condizione chiamata ipossia), che causerà un aumento nei livelli della glicoproteina VEGF (fattore di crescita dell’endotelio vascolare). Alti livelli di VEGF nella retina aumentano la permeabilità vascolare e indeboliscono i vasi sanguigni della retina, fattori che contribuiscono a farli diventare gocciolanti.
Quando i vasi sanguigni perdono fluidi nella retina, la retina si gonfia e la vista diventa offuscata. Se non viene trattata, questa condizione può diventare grave e condurre alla cecità. Nella maggior parte dei casi, la retinopatia diabetica colpisce entrambi gli occhi.
Ci sono due tipi di retinopatia diabetica:
1) Retinopatia Diabetica Non Proliferante (PDR)
La forma più comune di retinopatia. Questa condizione si manifesta quando piccoli vasi sanguigni nella retina si gonfiano e formano delle sacche, o microaneurismi, che iniziano a bloccare i vasi sanguigni nella retina. Man mano che sempre più vasi vengono bloccati, la retinopatia non proliferante progredisce da leggera a moderata, fino agli stadi più gravi.
2) Retinopatia Diabetica Proliferante (DR)
Lo stadio più grave di retinopatia. Possono occorrere anni prima che si sviluppi. Nello stadio proliferante, la retina non riceve abbastanza nutrienti o ossigeno dai vasi danneggiati così invia segnali ai tessuti circostanti per stimolare la crescita di nuovi vasi (neovascolarizzazione). Ciò aumenta i livelli di VEGF per stimolare la crescita di nuovi vasi sanguigni. Tuttavia, questi nuovi vasi sono fragili e si rompono facilmente. Quando si rompono, i fluidi e il sangue si riversano nella retina, offuscando la vista e, se non trattati, provocheranno gravi danni alla vista.

Stadi
La retinopatia diabetica si sviluppa in quattro stadi. Il DME può manifestarsi in qualunque stadio, anche se è più comune negli stadi avanzati.
L’edema maculare può svilupparsi silenziosamente (senza sintomi) in qualunque dei quattro stadi di retinopatia diabetica, anche se è più comune negli stadi avanzati.
Edema Maculare Diabetico
L’edema maculare diabetico (DME) è una forma di retinopatia diabetica nonché causa principale della perdita della vista nei pazienti affetti da DR. È caratterizzato da rigonfiamenti o inspessimenti nella retina e dalla perdita di fluidi, specificatamente nella macula, una piccola area nel polo posteriore dell’occhio utile per mettere a fuoco e avere una visione nitida.

Prevalenza
Nel mondo, si stimano 21 milioni di persone affette da DME. Oltre il 20% dei soggetti affetti da diabete di tipo 1 e il 14-25% degli affetti da diabete di tipo 2 (a seconda del loro uso di insulina) svilupperanno il DME entro dieci anni.
Sviluppo del DME
Il DME è causato da accumuli di fluidi nella macula. Può svilupparsi senza sintomi in qualunque stadio della retinopatia diabetica, anche se normalmente compare nelle forme più avanzate. E’ riscontrato nel 50% dei pazienti affetti da retinopatia proliferativa, lo stadio più avanzato di DR.
Come descritto nello sviluppo della retinopatia diabetica, gli alti livelli di glucosio nel sangue nei pazienti affetti da diabete possono danneggiare i vasi sanguigni della retina. Ciò può privare la retina dell’apporto di ossigeno (condizione nota come ipossia) provocando un aumento, o iper-regolazione, nella glicoproteina VEGF (fattore di crescita dell’endotelio vascolare). Alti livelli di VEGF indeboliscono la parete vascolare e aumentano la permeabilità vascolare, contribuendo all’indebolimento dei vasi che iniziano a perdere liquidi.
Quando i vasi perdono fluidi e sangue nella retina, fino a raggiungere la macula, la macula si gonfia e si inspessisce, sviluppando un edema maculare.
Il gonfiore nella macula riduce l’acuità visiva, la chiarezza e la nitidezza della visione da lontano, con il risultato di una vista offuscata. Se non trattato, il DME può condurre ad una grave e permanente perdita della vista. Quando il DME è trattato nei primi stadi, la perdita della vista può essere ritardata, fermata o, in alcuni casi, persino recuperata.

DME: DUE TIPI
Ci sono due tipi di edema maculare diabetico: focale e diffuso. In ogni caso, non esiste una chiara e precisa definizione di questi due tipi, e la classificazione e l’uso di questi termini non è uniforme. è diventata inconsistente. Può essere utile distinguere fra forma focale e diffusa di DME focale e diffuso nel DME perché possono avere processi patologici differenti, in grado di cambiare la prognosi e di prevedere i risultati dei trattamenti con alcune terapie.
Focale
L’edema maculare focale è la forma più comune e meno grave di DME. E’ causata dai cambiamenti nella struttura dei vasi sanguigni della retina, come microaneurismi o capillari dilatati, con perdita di fluidi in una piccola area della macula ma non coinvolgono il centro della macula. Poiché l’edema è limitato, l’acutezza visiva non diminuisce quanto nella forma diffusa.
Diffuso
L’edema maculare diffuso è una forma meno comune ma più grave di DME che può essere difficile da gestire. Si verifica quando piccoli capillari all’interno e attorno alla macula perdono fluidi coinvolgendo gran parte della macula, incluso il suo centro. Come risultato, la maggior parte della macula si inspessisce e l’acutezza visiva è fortemente ridotta. Il rischio di sviluppare edema maculare diffuso aumenta con la gravità della retinopatia diabetica.
Fattori Rischio: Retinopatia Diabetica & DME
Un fattore di rischio è tutto ciò che influisce sulle possibilità di sviluppare una malattia. Le ricerche si sono focalizzate sui fattori di rischio della retinopatia diabetica e quindi ci sono stati minori analisi dei fattori di rischio specifici per il DME. Tuttavia, la retinopatia diabetica e il DME si sviluppano entrambi come complicazioni del diabete e hanno fattori di rischio simili.
Se si è affetti da diabete, andrebbe eseguita una visita completa oculistica con dilatazione della pupilla almeno una volta l’anno. Consulta la sezione Esami per maggiori informazioni.
(Alti livelli di glucosio nel sangue)
Studi hanno dimostrato che mantenere livelli di glucosio quanto più normali possibili può rallentare o evitare la comparsa del DR.
(Livelli abnormi di lipidi nel sangue)
(Pressione sanguigna alta)
Danni alle estremità collegabili all’ipertensione sono un rischio specifico del DME.
(Patologia renale)
Correggere tutti i fattori di rischio è il modo migliore di rallentare o bloccare l’avanzamento delle patologie, che potrebbero manifestarsi senza sintomi alla vista fino a quando ormai è troppo tardi per il trattamento. La retinopatia diabetica e il DME raramente provocano sintomi nei primi stadi di sviluppo e la perdita della vista può verificarsi in modo improvviso, ecco perché è così importante fare controlli regolari prima della comparsa di sintomi.
Controlli & Sintomi

La retinopatia diabetica si sviluppa senza sintomi iniziali e senza dolore. Anche nelle forme avanzate, la retinopatia proliferante potrebbe non avere sintomi. L’edema maculare può svilupparsi in qualunque stadio della retinopatia diabetica senza colpire la vista. E’ importante non aspettare la comparsa dei sintomi ma eseguire dei test completi prima di perdere la vista o avere problemi.

Se i vasi sanguigni sanguinano nell’occhio, si vedranno delle macchioline scure del campo visivo. Le macchie possono essere temporanee ma il sanguinamento potrebbe ripresentarsi e danneggiare la vista se la condizione non viene trattata. Si potrebbero verificare anche vista offuscata, colori “sbiaditi” o poco evidenti. Consulta un esperto della vista prima di manifestare uno di questi sintomi.

Nei primi stadi, la retinopatia diabetica può essere trattata e la vista mantenuta. Senza trattamento, la retinopatia diabetica può avanzare fino alla forma proliferante. L’edema maculare può svilupparsi anche senza sintomi e se non si tratta tempestivamente il DME può sfociare in una grave perdita della vista.
Riconoscerlo in tempo e iniziare dei trattamenti tempestivi può salvare la vista. Ecco come:
Cosa Fare
Come diabetico si dovrebbe mantenere la propria condizione sotto controllo con regolarità, come parte integrante della vita quotidiana. Ci sono passi da fare per evitare la perdita della vista e per gestire la propria condizione e il trattamento:
-
Esami Regolari:
Fare un esame completo degli occhi con pupilla dilatata almeno una volta l’anno.I pazienti affetti da diabete tipo 1 di almeno 10 anni d’età dovrebbero eseguire un esame della vista completo entro cinque anni dalla diagnosi e le persone affette da diabete di tipo 2 lo dovrebbero eseguire non appena scoperto d’essere affetti dalla patologia. Sia i pazienti con diabete tipo 1 che 2 dovrebbero continuare a fare esami oculari annualmente. Esami meno frequenti potrebbero essere un’opzione dopo aver completato uno o più esami della vista normali. Se la retinopatia avanza, gli esami dovranno essere più frequenti.
Consigliamo di lavorare al fianco del proprio oculista per concordare la frequenza degli esami per gestire la propria condizione e prevenire o rallentare la progressione della patologia.
-
Controllo del Livello di Glucosio:
I livelli di HbA1c sono una misurazione a lungo termine per il controllo del glucosio nel sangue. HbA1c è una molecola che si forma quando l’emoglobina, una proteina dei globuli rossi del sangue, si lega al glucosio. Se c’è più glucosio nel sangue che si lega all’emoglobina, si formerà più HbA1c.Andrebbe sempre controllato che il livello di glucosio nel sangue sia quanto più vicino al normale. L’iperglicemia innesca molti altri fattori di rischio quindi controllare il glucosio nel sangue può prevenire altre complicanze diabetiche e rallentare o anche prevenire lo sviluppo di retinopatia.
Consigliamo di discutere con il proprio medico sul metodo migliore per controllare i livelli di glucosio nel sangue.
-
Controllo della Pressione Sanguigna:
Gli studi hanno dimostrato che mantenere un livello di pressione sanguigna quanto più vicina al normale riduce il rischio di complicanze del sistema microvascolare di circa il 33%.
Solitamente l’obiettivo di mantenere una pressione regolare < 130/80 o inferiore al 90mo percentile per età, sesso e altezza (qualunque sia il valore minore). Ulteriori informazioni su una buona pressione sanguigna in base ad età, sesso e peso possono essere trovate qui: www.nhlbi.nih.gov/health/prof/heart/hbp/hbp_ped.pdf -
Controllo dei Lipidi nel Sangue:
Mantenere i livelli di colesterolo quanto più vicini possibile al normale riduce i rischi di complicanze. Alti livelli di colesterolo o trigliceridi totali possono aumentare il rischio di sviluppare il DME di due o tre volte.

Esami
Se si ha il diabete di tipo 1 o 2, andrebbe eseguito un esame completo della vista almeno una volta l’anno per rilevare se ci sono segni di retinopatia diabetica ed edema maculare diabetico.
Un oculista può diagnosticare, gestire e trattare il DR e il DME nel migliore dei modi e consigliare quale esame sia meglio effettuare.
Un esame completo della vista di solito include esame con pupilla dilatata, misurazione dell’acutezza visiva e tonometria. Questi esami possono rilevare segni precoci di DR o DME, come:
- Vasi sanguigni della retina che perdono
- Danni o cambiamenti nei vasi sanguigni
- Rigonfiamento o ispessimento della retina
Tipi di Esami
Un esame completo della vista include:
1. Esame della Vista con Pupilla Dilatata
Durante questo esame sarà applicato un collirio negli occhi per dilatare le pupille. Ciò permetterà di vedere cosa accade all’interno degli occhi. Utilizzando delle lenti d’ingrandimento, l’oculista determinerà se la retina o il nervo ottico mostrano dei problemi. Se avete il diabete, è importante effettuare questo esame almeno una volta l’anno.
2. Misurazione dell’Acutezza Visiva
Questo test usa una tabella per misurare la vista a diverse distanze.
3. Tonometria
Misura la pressione negli occhi/occhio e può necessitare di un collirio anestetico.
4. Angiografia con Fluoresceina (FA)
Questo esame viene eseguito se c’è il sospetto di DME.
Un tipo specifico di colorante sarà iniettato nel braccio e si diffonderà mediante i vasi sanguigni. Questo tipo di liquidi di contrasto permette di avere un’immagine dei vasi della retina e di identificare i vasi che perdono. Se viene trovato il DME, bisognerà collaborare con il proprio specialista per determinare il trattamento migliore da seguire.
5. Tomografia Ottica Computerizzata (OCT)
L’OCT è un altro strumento utile per la rilevazione del DME. Si tratta di una sorta di macchina fotografica che fotografa e misura l’ispessimento della retina. E’ efficace anche nel rilevare rigonfiamenti e fluidi nella retina. L’OCT non è un esame invasivo e permette di valutare il trattamento più indicato in modo più obiettivo.
Quando Farsi visitare
Diabete di Tipo 1
I pazienti con il diabete di tipo 1 di almeno 10 anni d’età dovrebbero eseguire un esame con pupilla dilatata entro 5 anni dalla diagnosi.
Diabete di Tipo 2
I pazienti con diabete di tipo 2 dovrebbero fare un esame con pupilla dilatata non appena viene diagnosticato il diabete.
Entrambi i pazienti, sia di tipo 1 che 2, dovranno farsi controllare con una visita oculistica annualmente. Una minor frequenza negli esami potrà essere valutata laddove si riscontrino risultati nella norma in più di un esame. Gli esami saranno più frequenti se la retinopatia sta avanzando. L’oftalmologo potrà identificare la frequenza più indicata per il singolo caso.
Se è stata diagnosticata una retinopatia diabetica non proliferante severa, una retinopatia diabetica proliferante o il DME, consigliamo di farsi visitare da uno specialista esperto nel trattare e gestire queste condizioni.
Comprendere il VEGF & e l’Edema Maculare
Cos’è il VEGF?
Il fattore di crescita dell’endotelio vascolare (VEGF) è una glicoproteina che contribuisce in modo significativo allo sviluppo dell’edema maculare. Il VEGF gioca un ruolo importante in diversi processi nel corpo ma valori eccessivamente alti di VEGF possono avere effetti pericolosi.
VEGF & DME
Valori eccessivamente alti di VEGF sono stati riscontrati nella retinopatia e nel DME. Quando i vasi sanguigni diventano deboli o si bloccano nella retinopatia diabetica, la retina non riceve abbastanza sangue o ossigeno (ipossia) e invia segnali al corpo per ottenere il nutrimento. Il VEGF poi viene rilasciato nella retina a livelli enormemente alti, aumentando la permeabilità vascolare. Questo contribuisce alla rottura delle pareti dei vasi sanguigni e al conseguente gonfiore dei vasi, che si danneggiano e iniziano a perdere fluidi nella retina centrale. Man mano che i fluidi si accumulano nella macula, questa si gonfia e s’ispessisce, causando infine il DME.
Le ricerche hanno dimostrato che la iper-espressione di VEGF gioca un ruolo fonda mentale nel DME ed è un importante target per il trattamento della patologia.
Il punto di vista del Paziente
Ang-2 Webinar
The Angiogenesis Foundation has published a new Webinar Series on Vascular Stabilization in Retina Health and Disease to provide the vision community and clinicians treating retinal vascular eye diseases with an up to date overview of the Angiopoietin-Tie Pathway, and how this pathway is involved in retinal health and disease.

Webinar speakers include: Max Gomez, PhD, Charles Wykoff MD, PhD, David Eichenbaum, MD, and Ramin Tadayoni, MD, PhD. Watch now: https://www.scienceofang2.org/webinar